Les implants dentaires sont l’un des moyens les plus courants de restaurer une dent manquante. Ils offrent de grands avantages fonctionnels et esthétiques et améliorent ainsi la qualité de vie des patients.
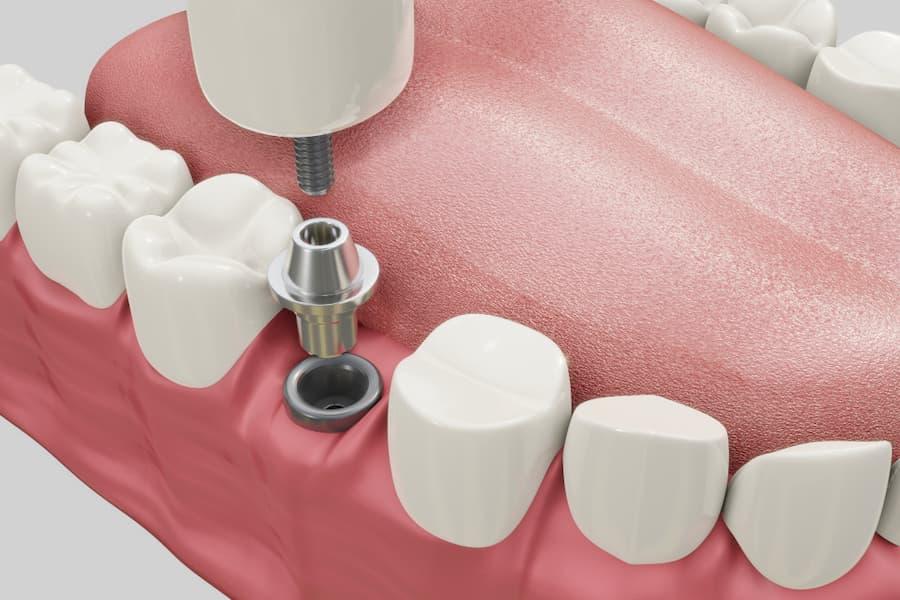
La plupart des implants dentaires sont en titane. Certaines personnes sont déjà familiarisées avec ce matériau pour des raisons médicales ou non médicales, alors qu’il est encore peu exploré pour beaucoup d’autres. Cet article fait la lumière sur les implants dentaires en titane. Vous pouvez lire et apprendre certains des faits les plus importants concernant cette technologie et cette pratique populaires dans cet article.
Que sont les implants dentaires en titane ?
Les implants en titane sont des implants en titane qui sont directement implantés dans l’os de la mâchoire. Contrairement aux implants sous-périostés, les implants en titane sont des ancrages endostéaux qui soutiennent la structure osseuse et, bien sûr, la couronne qui y est attachée. De nombreuses sociétés et marques fabriquent des implants en titane. On trouve sur le marché des implants en titane de Nobel Biocare, Hiossen, Zimmer ou Strauman.
Pourquoi le titane est-il utilisé pour les implants dentaires ?
En fait, l’utilisation du titane ne se limite pas à la dentisterie. Les médecins et les techniciens médicaux de différents domaines utilisent le titane pour un large éventail de fonctions, telles que les fixateurs vertébraux et osseux, les articulations artificielles, les appareils auditifs à conduction osseuse, etc. Le titane est un matériau couramment utilisé en médecine et en dentisterie en raison de sa solidité et de sa sécurité. Les implants dentaires ne font pas exception à la règle.
Types d’implants en titane
Les types de titane se réfèrent généralement à ses alliages. Les alliages peuvent être énumérés comme suit :
- Première année
- Niveau 2
- Niveau 3
- Grade 4
- Grade 5 (Ti-6Al-4V)
- Ti-13Nb-13Zr
Les grades 1 à 4 sont du titane pur, commercialement pur et non allié. La quantité de fer et d’oxygène détermine les grades 1 à 4. Le grade 5 est considéré comme le type de titane le plus approprié pour la fabrication d’implants dentaires, car il peut être allié à d’autres éléments tels que l’aluminium et le vanadium.
Comment les implants dentaires en titane s’ostéointégrent-ils dans l’os ?
L’ostéointégration est le processus par lequel les implants artificiels obtiennent des connexions fonctionnelles et structurelles directes avec l’os vivant. Comme son nom l’indique, il s’agit de l’intégration de l’implant dans le corps.
Le titane est le meilleur matériau pour l’ostéointégration. Une fois que le pilier de l’implant est vissé dans l’os de la mâchoire, l’os perd une partie de sa masse et, après un certain temps, de nouvelles cellules osseuses se reforment autour de l’implant. L’implant est entouré de nouvelles cellules osseuses. L’os construit une base solide et maintient le pilier de l’implant encore plus fort.
Pendant la période d’ostéointégration, les patients doivent éviter tout type de morsure ou de mastication susceptible d’exercer une pression substantielle sur l’implant.
Pourquoi le titane est-il un matériau d’implants dentaires si performant ?
Selon une étude publiée dans Materials (Basel) en 2012, le titane et les alliages de titane sont les matériaux de choix en dentisterie pour plusieurs raisons. Premièrement, les implants en titane sont biocompatibles, ce qui signifie qu’ils n’endommagent pas les tissus vivants ou les os et qu’ils ne sont pas toxiques. Deuxièmement, ils sont résistants à la corrosion. Les patients peuvent utiliser les implants dentaires pendant toute leur vie s’ils prennent soin de leur hygiène bucco-dentaire. Enfin, les implants en titane présentent d’excellentes propriétés mécaniques. Ils ne sont pas lourds mais très solides, et s’intègrent donc bien à l’os et au tissu gingival en même temps.
Quels sont les avantages des implants dentaires en titane ?
Les implants en titane présentent de nombreux avantages. Voici les plus importants à connaître :
La force
La mastication de certains aliments peut exercer une forte pression sur les dents et sur les implants. Toutefois, les implants en titane résistent bien aux pressions répétées ou constantes. Outre la résistance aux fractures et aux fortes pressions, les implants en titane se distinguent également par leur résistance à la flexion, qui leur permet de supporter des forces excessives en se pliant.
Biocompatibilité
Les implants en titane sont une alternative sûre aux autres implants dentaires métalliques en raison de leur compatibilité avec le corps humain. Une fois qu’un implant en titane est placé dans l’os de la mâchoire, il se lie au tissu osseux et devient une base de soutien pour le tissu osseux environnant ainsi que pour le pilier et la couronne qui y sont attachés.
En outre, les patients ne souffrent pas de réactions allergiques lorsqu’ils reçoivent des implants en titane, car ils sont hypoallergéniques. Par conséquent, de nombreuses personnes sensibles aux métaux optent pour des implants dentaires non métalliques comme le titane.
Taux de réussite élevé
Les implants dentaires en titane contribuent de manière significative au taux de réussite global des implants dentaires. Depuis les années 1970, les professionnels dentaires utilisent le titane dans leurs traitements implantaires en raison de ses propriétés supérieures et les patients ont bénéficié d’implants en titane. Le taux de réussite a dépassé 95 % au fil des ans.
Longévité
Les patients qui se font poser des implants dentaires espèrent les utiliser toute leur vie, et les implants en titane ont ce potentiel. Normalement, les implants durent environ 20 ans, mais si le patient se soumet à des contrôles réguliers, maintient une bonne hygiène dentaire et adapte son mode de vie, les implants en titane peuvent durer toute une vie, car ils sont très durables.
Préservation des os
Lorsque le patient perd une dent, l’os de la mâchoire qui la soutient commence à se réduire et à s’affaiblir. Cette détérioration peut même entraîner d’autres problèmes fonctionnels et esthétiques. Cependant, la détérioration peut être stoppée par un traitement d’implant dentaire utilisant des implants en titane. Les implants dentaires en titane peuvent se substituer aux racines et se lier à la structure osseuse environnante. Ils peuvent même inverser la perte osseuse.
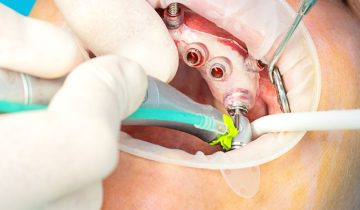
Procédure de pose d’un implant en titane
Le traitement implantaire peut nécessiter certains traitements préalables. Une fois que le patient est prêt pour la pose d’un implant dentaire, les étapes suivantes s’enchaînent :
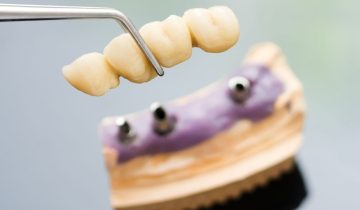
- Un tenon est d’abord placé dans l’os de la mâchoire. Il s’agit d’une racine en titane en forme de vis.
- Deuxièmement, le dentiste met en place un pilier en titane, un élément de liaison plus petit que le tenon. Cet élément sert de base à la couronne.
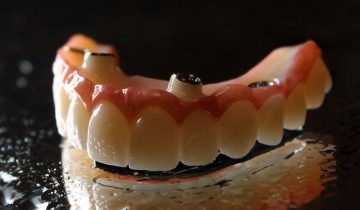
- Enfin, le dentiste fixe la couronne sur le pilier. Cette couronne ressemble aux autres dents et sert à recouvrir les parties internes.
Implants dentaires en céramique ou en titane
Les patients qui s’inquiètent de la visibilité de l’implant en raison d’un tissu gingival fin ou d’une récession gingivale préfèrent les implants dentaires en céramique (zircone) au titane. Les implants dentaires en céramique étant blancs, ils sont plus esthétiques lorsqu’ils sont visibles.
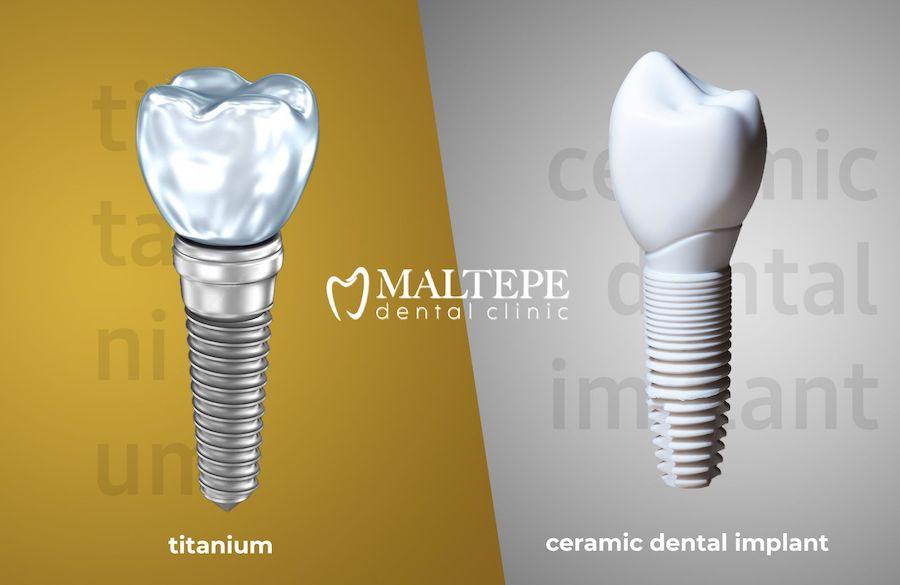
Les implants en céramique attirent et retiennent moins de bactéries que les implants en titane. Cela signifie potentiellement moins d’inflammation. En outre, les taux d’ostéointégration des implants dentaires en céramique sont similaires à ceux du titane.
D’autre part, les implants en céramique ne sont pas utilisés aussi largement que les implants en titane. Les indications cliniques sont donc limitées. En outre, la fabrication des implants en céramique peut avoir un impact considérable sur la qualité et le prix. C’est pourquoi les patients doivent discuter en détail de leurs options avec des professionnels des soins dentaires.
Quels sont les effets secondaires des implants en titane ?
Les implants en titane sont sûrs et efficaces. Ils n’ont que de rares effets secondaires ; par exemple, une étude de cas publiée dans le Journal of Prosthetic Dentistry en 2008 faisait état d’un eczéma facial.
Quels sont les effets à long terme des implants en titane ?
Les chercheurs se sont intéressés aux effets à long terme du titane sur l’organisme. L’excellent taux de survie, l’état des tissus mous et la réponse osseuse, même après 9 à 12 ans, ont déjà été rapportés par une étude publiée dans le Journal of Oral Implantology en 2015. Cependant, d’autres études font état de rares résultats négatifs, comme celle publiée dans l’International Journal of Dentistry en 2019. Cette étude a montré qu’il pouvait y avoir des réactions tissulaires rares, telles que le syndrome de l’ongle jaune.
Comment savoir si votre corps rejette le titane ?
Bien que cela soit rare, le corps peut rejeter le titane. Voici les symptômes signalés de réactions au titane dans l’organisme :
- Rougeur de la peau (érythème)
- Urticaire sur la gencive et la peau extérieure (urticaire)
- Inflammation de la peau avec démangeaisons (eczéma)
- Douleur ou gonflement
- Mort des tissus autour de la zone de l’implant (nécrose)
- Réactions toxiques comme le syndrome de l’ongle jaune
- Perte osseuse
Vous devez immédiatement consulter votre dentiste si vous présentez l’une de ces réactions.
FAQ sur les implants dentaires en titane
Les implants dentaires en titane sont utilisés depuis longtemps, mais certains points restent à éclaircir pour ceux qui ne les connaissent pas du tout. Voici quelques-unes des questions et réponses les plus courantes sur les implants dentaires en titane.
Combien coûte un implant dentaire en titane ?
Le coût d’un implant dentaire en titane peut varier entre 2 000 et 6 000 dollars. Le prix peut augmenter en fonction des traitements préalables.
Quelle est la durée de vie des implants dentaires en titane ?
Les implants en titane sont réputés pour leur durabilité et leur biocompatibilité. Ils sont conçus pour durer toute une vie, à condition que les patients prennent soin de leur hygiène bucco-dentaire.
Les implants dentaires en titane vont-ils déclencher la sécurité dans les aéroports ?
Les implants en titane déclenchent rarement des alarmes de sécurité dans un aéroport.
Les implants dentaires en titane déclenchent-ils les détecteurs de métaux ?
Les implants en titane ne déclenchent pas la plupart des détecteurs de métaux.
Pouvez-vous passer une IRM si vous avez des implants dentaires en titane ?
Oui, c’est possible. Selon une étude publiée dans Archive of Plastic Surgery en 2019, le titane n’est pas affecté par les IRM et il est possible de réaliser des IRM en toute sécurité sur des personnes portant des implants en titane.